Tempo de leitura: 7 minutos
18 de setembro de 2015 – ano 3 – nº 29. Boletim Científico Online.
Zilda Maria Alves Meira e Adriana Furletti Machado Guimarães
Período neonatal
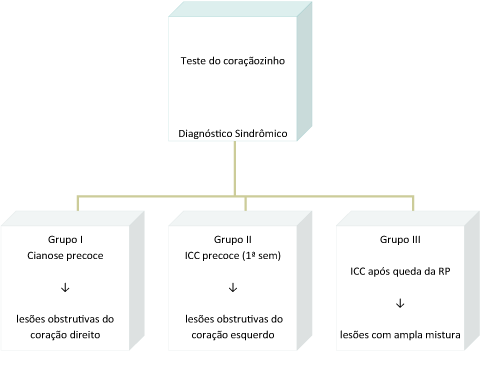
Cerca de 8 a 10/1000 recém-nascidos vivos (RN), excluindo prematuros, apresentam alguma cardiopatia congênita (CC). Cerca de 30% dos RNs com CC crítica ou maior, definida como canal dependente ou complexa, recebem alta hospitalar sem diagnóstico e podem evoluir com quadro de baixo débito, hipóxia ou óbito, se não abordadas adequadamente. As manifestações clínicas são geralmente de início imediato ou no decorrer do primeiro mês de vida. RNs inicialmente assintomáticos, ou com achados sutis no exame clínico, correm o risco de alta hospitalar sem diagnóstico, o que pode ser reduzido com a realização do teste do coraçãozinho (Fig.1).

Neonatos com quadro de cianose, baixo débito e insuficiência cardíaca congestiva (ICC) são inicialmente tratados de acordo com a classificação funcional, independentemente do diagnóstico anatômico (Fig. 2). Lembrando que a resistência pulmonar (RP) é próxima da resistência sistêmica (RS) na 1ª semana de vida, o desvio de fluxo (shunt) sanguíneo através dos defeitos ocorrerá após queda da RP, habitualmente depois da 1a ou 2a semanas, e será tanto maior quanto menor for a RP, levando ao quadro de ICC (Quadro 1).
Quadro 1 – Cardiopatias Congênitas Críticas no Período Neonatal

Após o período neonatal
Após o período neonatal, a abordagem das crianças com Cardiopatia Congênita inicia-se pela anamnese e exame físico detalhados.
História materna pré-natal
Doença do colágeno, infecção, diabetes mal controlado, exposição a fatores teratogênicos e relato de CC na família alertam para uma provável origem, mas esta geralmente é multifatorial e de determinação difícil.
História
Procurar sinais e sintomas de ICC: cansaço aos esforços ou às mamadas e choro, no lactente; sudorese cefálica, déficit de crescimento, infecção respiratória de repetição e edema.
Crianças com CC de hiperfluxo pulmonar, tais como comunicação interatrial (CIA), interventricular (CIV), persistência do canal arterial (PCA), janela aorto-pulmonar e lesões de ampla mistura, geralmente apresentam ICC após a 2ª semana de vida com a queda da RP.
Geralmente, a RP cai cerca de 50% ao nascimento até valores normais (1/6 RS). Com a diminuição da RP, cai a pressão no VD e na AP, permitindo o desvio do fluxo sanguíneo (shunt) através do defeito, aumento da circulação pulmonar e instalação de ICC, dependente da magnitude do shunt.
Cianose é manifestação clínica importante das CC, indicando gravidade e permitindo classificá-las didaticamente em acianogênicas e cianogênicas.
Outros sinais indicativos de CC:
- Presença de dismorfismo;
- Síndrome genética;
- Cardiomegalia na radiografia de tórax;
- Palpitação (arritmia);
- Dor precordial;
- Síncope;
- Alteração de pulsos e hipertensão arterial sistêmica.
Em alguns casos, a história poderá não contribuir para a orientação do diagnóstico e a suspeita clínica de cardiopatia congênita se baseará nos achados do exame cardiovascular.
Exame físico
Inspeção geral da criança, avaliando crescimento, fácies e presença de dismorfismo.
Coloração da pele
Importante na caracterização de baixa perfusão sistêmica (cianose periférica) ou de cianose por baixa saturação arterial de oxigênio (cianose central). Cianose leve pode passar despercebida, sendo o grau de insaturação melhor avaliado pela oximetria de pulso.
Palpação dos pulsos periféricos e medida da pressão arterial
Pulsos diminuídos nos membros inferiores e hipertensão nos superiores sugerem coarctação de aorta (CoAo). Pulsos fracos nos membros superiores e normais ou amplos nos inferiores sugerem lesões obstrutivas críticas à esquerda: estenose aórtica (EAo) ou síndrome do coração esquerdo hipoplásico (SCEH).
Precórdio
Normal, sem nenhum batimento visível, ou hiperativo na significativa sobrecarga de volume (PCA, CIV ou regurgitações valvares) e frêmito (corresponde a sopro grau IV/VI ou maior).
Ausculta cardíaca
Sopros, alterações das bulhas cardíacas, presença de B3, B4 ou ruídos acessórios (estalido e atrito) direcionam o raciocínio em direção ao diagnóstico.
A caracterização da 2ª bulha (hipo ou hiperfonética, única ou desdobrada), se sobressai como importante dado semiológico na avaliação inicial. B2 invariavelmente desdobrada, tanto na inspiração como na expiração (desdobramento fixo), indica a presença de CIA. Já o desdobramento paradoxal, só na expiração, aponta para o diagnóstico de EAo crítica ou bloqueio de ramo esquerdo. Nas CC cianogênicas, a B2 comumente é única, seja por atresia ou estenose crítica de uma das valvas sigmóides, ausência de uma delas (truncus) ou por posição anterior da aorta (próxima à parede torácica), como na transposição de grandes artérias (TGA) e tetralogia de Fallot.
Embora o sopro se destaque como sinal de alerta, sua ausência não afasta cardiopatia congênita e sua presença pode ser normal em até 50 a 70% das crianças com sopro inocente. Importante caracterizar o sopro se sistólico de ejeção ou sistólico de regurgitação; sopro sistólico ejetivo até grau III/VI pode ser inocente, enquanto que sopro sistólico de regurgitação ou diastólico, mesmo grau I/VI, não é inocente. Lembrar de auscultar cabeça e abdome do RN com ICC sem causa definida; a identificação de sopro contínuo indica fístula arteriovenosa sistêmica.
CCs acianogênicas são mais prevalentes, englobando lesões de shunt: CIV, CIA, PCA, defeito do septo atrioventricular (DSAV) e as lesões obstrutivas do coração direito: estenose pulmonar (EP) e do coração esquerdo (EAo, CoAo), que podem cursar sem sintomas, sendo identificados apenas pelo exame físico. As figuras 3 e 4 apresentam um roteiro de abordagem de crianças com estas CCs.
Figura 3 – Abordagem das Cardiopatias Congênitas Acianogênicas de Hiperfluxo Pulmonar (shunt Esquerdo/Direito)
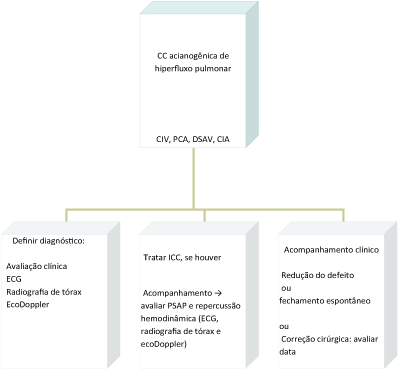
Figura 4 – Abordagem das Cardiopatias Congênitas Acianogênicas de Barreira Direita ou Esquerda

Bibliografia
- Moss and Adams. Heart disease in infants, children, and adolescents. Emmanouilides GC, Riemenschneider TA, Allen HD, et al. 7th Williams & Wilkins, Philadelphia, 2008.
- Pediatria Ambulatorial. Leão E, Corrêa EJ, Mota JAC, Vianna MB, Vasconcellos MC. 5a Coopmed, Belo Horizonte, MG. 2013.
- Semiologia da Criança e do Adolescente. Martins MA, Viana MRA, Vasconcellos MC, Ferreira RA. Medbook, Rio de Janeiro, RJ. 2010.
Mantenha-se atualizado, acesse nosso site e curta a página da SMP no Facebook.