Tempo de leitura: 8 minutos
Luciana Diniz Gomide1, Paulo Augusto Moreira Camargos1, Cassio da Cunha Ibiapina – Grupo de Pneumologia Pediátrica do Hospital das Clínicas da Faculdade de Medicina da Universidade Federal de Minas Gerais

Introdução
Mapas conceituais são estruturas esquemáticas que representam conjuntos de ideias e conceitos dispostos em uma espécie de rede de proposições, de modo a apresentar mais claramente a informação e o conhecimento que se deseja transmitir e organizá-lo segundo a compreensão cognitiva do seu idealizador. Dessa forma, são representações gráficas, que indicam relações entre conceitos e as palavras que a eles correspondem, desde aqueles mais abrangentes até os menos inclusivos.1
Estudos demonstram que um mapa conceitual constitui método de aprendizagem que leva à sedimentação dos conhecimentos a longo prazo. Normalmente, após a construção do mapa conceitual é realizada uma leitura em voz alta dos conceitos nele incluídos e como a utilização de palavras se conectam a esses conceitos, propiciam um exercício mental que leva à memorização efetiva e duradoura do aprendizado.1
A asma é uma doença heterogênea, geralmente caracterizada por inflamação crônica das vias aéreas. É definida por história de sintomas respiratórios como chiado, tosse, falta de ar e dor no peito, sensação de opressão torácica, que variam de intensidade e ao longo do tempo, juntamente com limitação variável do fluxo expiratório.2
O Brasil ocupa o 8º lugar no ranking mundial de ocorrência/prevalência de asma. Estima-se que nos grandes centros urbanos brasileiros, 20% da população pediátrica em idade escolar apresentam sintomas de asma.3
Para dar o devido destaque a esta enfermidade, o Dia Mundial de Combate à Asma é comemorado, mundialmente, na primeira terça-feira do mês de maio, pois seis milhões de brasileiros têm a doença, segundo Pesquisa Nacional de Saúde realizada recentemente pelo Ministério da Saúde em parceria com o IBGE.
O presente trabalho tem por objetivo apresentar sob a forma de mapa conceitual o tema asma na pediatria.
Inflamação
A inflamação crônica é decorrente da participação de mastócitos, eosinófilos, células dentríticas e células T. O fenótipo mais comum de asma é o alérgico, com aumento de eosinófilos circulantes e imunoglobulina E, e grande participação de mastócitos e seus produtos, nas exacerbações (“crises”).3
Diagnóstico
O diagnóstico de asma em crianças é clínico e deve se basear em história de sintomas característicos, exame físico e evidência de limitação variável do fluxo aéreo expiratório.2
A maior probabilidade de que o quadro clínico corresponda à asma é quando ocorre mais de um dos sintomas anteriormente mencionados, quando estes ocorrem ou pioram à noite e ao despertar, quando são desencadeados ou agravados por vírus, exposição a alérgenos, mudanças climáticas,atividade física, choro, estresse emocional, fumaça de cigarro e odores fortes.4
O exame físico geralmente é normal, porém, o achado mais comum é a sibilância, evidenciado durante as “crises” ou fora delas, na fase expiratória da ausculta pulmonar, especialmente diante de uma expiração forçada. É importante salientar que “nem tudo que chia é asma” e a sibilância pode ser encontrada em outras doenças, tais como infecções respiratórias de origem viral, obstrução endobrônquica de qualquer etiologia, como é o caso da aspiração de corpo estranho.4
Para confirmar a presença de limitação de fluxo de ar pode ser realizada a espirometria ou a verificação do picofluxo expiratório (PFE) antes e após uso de broncodilatador. Na maioria das vezes, estes exames evidenciam redução do volume expiratório final do primeiro segundo (VEF1) e da relação CFV/VEF1 < 90%. Além disso, constata-se ampla variação da função pulmonar, isto é, reversibilidade da broncoconstrição após uso de broncodilatador com o consequente aumento do VEF1, característica marcante desta enfermidade. Por outro lado, se este teste for inicialmente negativo, recomenda-se repeti-lo quando o paciente estiver sintomático ou após a interrupção temporária de broncodilatadores.
Avaliação do nível de controle da Asma
Tal como recomendado na hipertensão arterial ou no diabetes, a avaliação da asma se baseia no controle dos sintomas após o tratamento adequado e a minimização dos riscos futuros, que contribuem para a ocorrência de exacerbações e gravidade da sintomatologia.3 Basicamente, é avaliada, nas últimas quatro semanas, a necessidade de medicação broncodilatadora para alívio dos sintomas por mais de duas vezes por semana, a ocorrência de despertares noturnos desencadeados por tosse e/ou dispneia, sintomas diurnos mais de duas vezes por semana e limitação para realização de atividades físicas. Classifica-se como “controlado” o indivíduo que não apresentar nenhum destes sintomas, “parcialmente controlado” ou “não controlado” quando da presença de um a dois, ou três a quatro destes sintomas, respectivamente. (Ver Quadro a seguir).

É importante salientar que o paciente apresenta riscos futuros mais elevados para a ocorrência de exacerbação quando é considerado como “não controlado”, quando apresenta redução dos valores de VEF1 ou PFE, se houve necessidade de intubação orotraqueal durante “crise” anterior, se a técnica inalatória é incorreta e se é baixa a adesão ao tratamento.2
Tratamento e nível de controle da asma
Analogamente à hipertensão arterial e diabetes, doenças crônicas como a asma, o tratamento visa o controle dos sintomas e a redução dos riscos futuros, mormente a ocorrência de exacerbações (“crises”). O componente terapêutico não farmacológico se baseia em tentar controlar os fatores de risco potencialmente evitáveis, quais sejam: evitar exposição ao tabaco e aos aeroalérgenos mais comuns (poeira doméstica, por exemplo) e a realização de atividades respiratórias.4
O tratamento farmacológico é dividido em etapas (ver quadro seguinte), lembrando que antes de progredir para o próximo passo, é fundamental avaliar a adesão ao tratamento e a qualidade da técnica inalatória.
Na etapa 1, é utilizado apenas broncodilatador de curta duração para aqueles pacientes cuja frequência dos sintomas não excede a duas vezes por mês e que não revelam fatores de risco para exacerbações.4
Na etapa 2, utiliza-se o corticoide inalatório (CI) em baixa dose. Na etapa 3, mantém-se dose baixa de CI associada a broncodilatador de ação duradoura (LABA); alternativamente, pode-se usar dose média de CI ou ainda baixa dose de CI combinada com antileucotrieno. Quando, nesta etapa, não se obtiver o controle da sintomatologia, é recomendável encaminhar o paciente ao especialista. Na etapa 4, progride-se para média/alta dose de CI igualmente associado a LABA; e, por fim, na etapa 5, acrescenta-se o anti IgE (omalizumabe), recurso terapêutico indicado apenas para asma alérgica/atópica moderada a grave, para a qual não se obteve controle com o regime terapêutico previsto na etapa 4. O broncodilatador de curta duração para alívio dos sintomas e/ou nas exacerbações é recomendado em todas as etapas.4
A asma é considerada como de leve intensidade quando se obtém o controle da sintomatologia com o esquema terapêutico recomendado para as etapas 1 e 2; de moderada intensidade quando o controle é alcançado com medicamentos previstos para a etapa 3; e é considerada grave quando requer os medicamentos incluídos nas etapas 4 ou 5. Ademais, é categorizada como contínua, de difícil controle, ou ainda resistente ao tratamento, quando permanece não controlada apesar do emprego do arsenal terapêutico disponível.2
O sucesso do tratamento depende da estreita, contínua e amigável parceria entre médico-paciente-familiares, pois dela resulta maior satisfação do paciente, melhores resultados clínicos e redução do uso dos recursos do sistema de saúde.6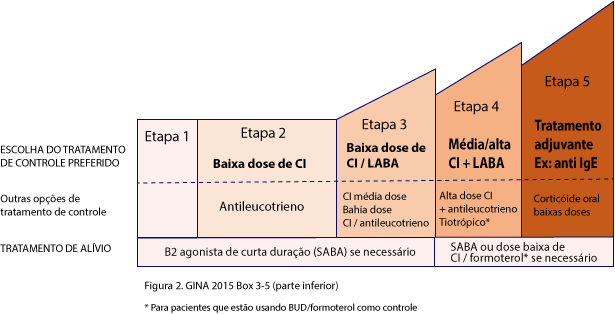
Conclusão
O médico, ao se deparar com uma criança com asma, deve acompanhar periodicamente a sua evolução, verificar os problemas e dificuldades existentes para o tratamento adequado e analisar a resposta terapêutica, reavaliando-os e adaptando-os às demandas e disponibilidades do paciente e da família. É importante tornar claro para pacientes e familiares que, apesar da relativa complexidade do tratamento e da falta de resultados imediatos, os conhecimentos e recursos terapêuticos atuais possibilitam uma ótima qualidade de vida aos pacientes com esta doença.
Referências Bibliográficas
- Gomes AP, Dias-Coelho UC, Carvalheiro PO, Siqueira-Batista R. The role of Concept Maps in the Medical Education. Rev Bras Med Educ. 2011;35:275-82.
- Global Initiative for Asthma, 2015: www.ginasthma.com
- Bisgaard H, Szefler S. Prevalence of asthma-like symptoms in Young children. Pediatr Pulmonol 2007;42:723-8.
- Pedersen S. Global Strategy for the Diagnosis and Management of Asthma in Children 5 Years and Younger. Pediatric Pulmonology 2011, 46:1–17.
- Boulet LP, FitzGerald JM, Levy ML. A guide to the translation of the Global Initiative for Asthma (GINA) strategy into improved care. EurRespir J 2012;39:1220-9.
- Cabana MD, Slish KK, Evans D. Impact of physician asthma care education on patient outcomes. Pediatrics 2006;117:2149-57.
Mantenha-se atualizado, acesse nosso site e curta a página da SMP no Facebook.